Architettura nascosta del corpo umano
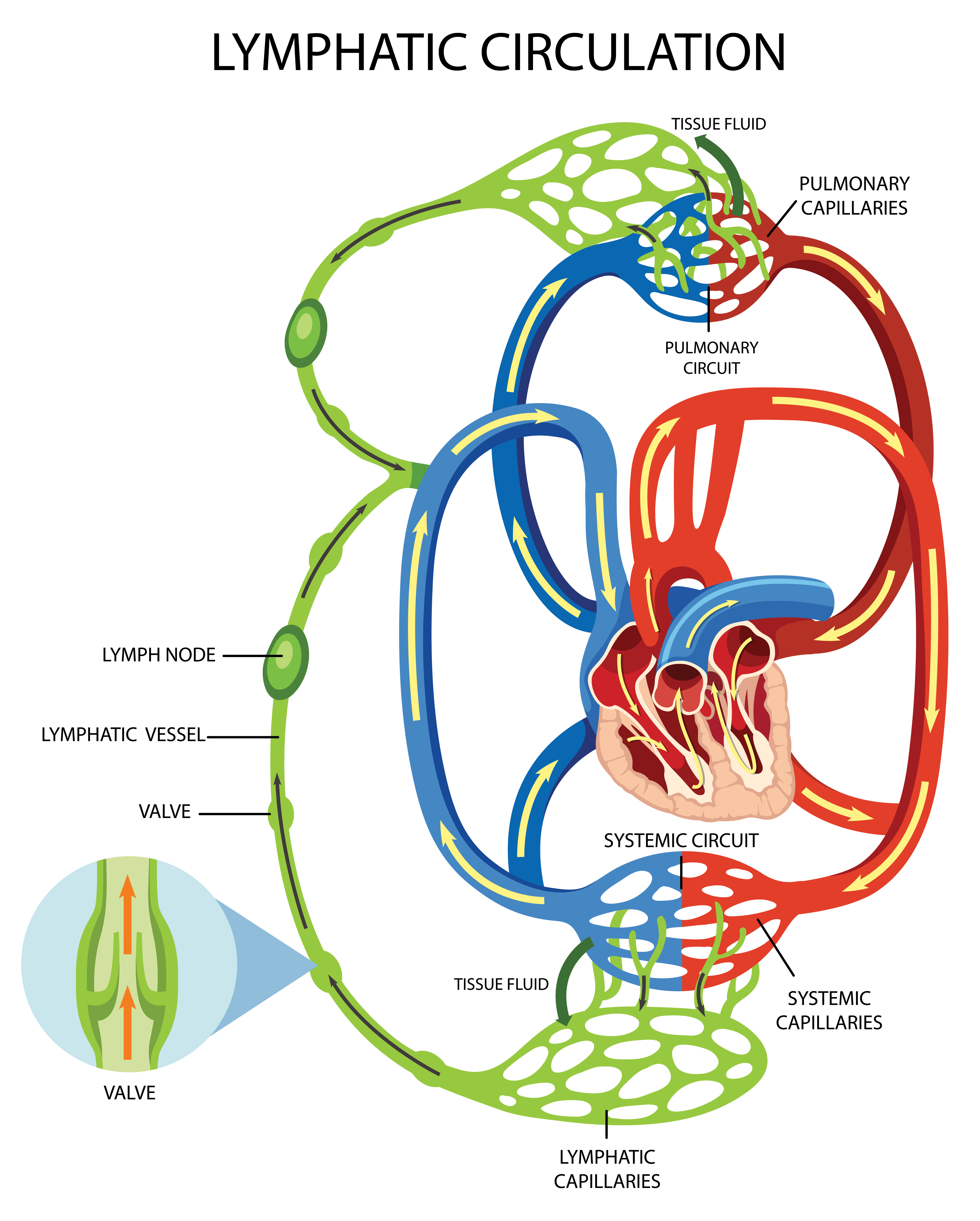
Il sistema linfatico rappresenta una delle architetture più sottili e affascinanti del corpo umano. È una circolazione “nascosta”, priva di un cuore che agisca da pompa centrale, ma dotata di una straordinaria efficienza che la rende indispensabile per l’omeostasi dei fluidi, per l’assorbimento dei grassi, per la sorveglianza immunitaria e, soprattutto, per il legame intimo con il movimento corporeo.
A differenza della rete ematica, il sistema linfatico non segue percorsi chiusi e simmetrici, ma costruisce una trama capillare che si insinua in quasi tutti i tessuti, ad eccezione del sistema nervoso centrale, della cartilagine, dell’epidermide e del cristallino, dove la sua assenza riflette esigenze funzionali particolari. Nella sua essenza, il sistema linfatico raccoglie il liquido interstiziale accumulato negli spazi tissutali e lo restituisce alla circolazione venosa, impedendo che il corpo si trasformi in una sorta di terreno alluvionale inondato da eccessi di acqua e proteine.
Struttura e organizzazione del sistema linfatico
La struttura di base è affidata ai capillari linfatici, che hanno origine a fondo cieco nei tessuti e sono formati da un epitelio estremamente sottile e permeabile, capace di lasciar passare acqua, proteine, lipidi e persino cellule. A differenza dei capillari sanguigni, la loro architettura è più “aperta”, con giunzioni discontinui e filamenti di ancoraggio che li collegano alla matrice extracellulare: quando la pressione interstiziale cresce, le pareti si distendono e si aprono, permettendo l’ingresso del fluido. Da qui, la linfa intraprende il suo percorso lungo vasi progressivamente più grandi, che incorporano valvole endoteliali bicuspidi per evitare reflussi e sono suddivisi in segmenti contrattile autonomi, i linfangioni, veri e propri microcuori periferici.
I vasi minori confluiscono nei tronchi linfatici principali, che si comportano come grandi affluenti di un fiume: i tronchi giugulari per il capo e il collo, i tronchi succlavî per gli arti superiori, i broncomediastinici per il torace, gli intestinali per la linfa ricca di lipidi proveniente dal tubo digerente e i tronchi lombari per gli arti inferiori e la regione addominale. Questi tronchi convergono infine nei due grandi collettori terminali: il dotto toracico, che raccoglie la linfa di tre quarti del corpo e si immette nella giunzione venosa di succlavia e giugulare interne di sinistra, e il dotto linfatico destro, che drena il quadrante superiore destro del corpo e termina nella succlavia destra.
Lungo queste vie, la linfa viene costantemente filtrata dai linfonodi, piccoli organi immunitari distribuiti a catene nelle principali stazioni di drenaggio. Ogni linfonodo non è un semplice filtro meccanico, ma un laboratorio immunitario attivo: la corteccia ospita follicoli ricchi di linfociti B, la paracorteccia coordina l’azione dei linfociti T e delle cellule dendritiche, mentre la midollare funge da corridoio di transito verso l’efflusso. È in queste sedi che si svolge una parte fondamentale della sorveglianza antigenica: i linfonodi intercettano microrganismi, cellule tumorali e particelle estranee, attivando risposte difensive rapide ed efficaci.

Organi linfoidi e funzione immunitaria
Il sistema linfatico, tuttavia, non è fatto solo di vasi e linfonodi. Esso comprende anche gli organi linfoidi, che si dividono in primari e secondari. I primari sono il midollo osseo, da cui hanno origine tutte le cellule emopoietiche, e il timo, che garantisce la maturazione e la selezione dei linfociti T. Gli organi secondari sono la milza, con la sua funzione di filtro ematico e di rimozione degli eritrociti senescenti, le tonsille, poste come sentinelle alla porta di ingresso del faringe, e le placche di Peyer della mucosa intestinale, che monitorano costantemente il contenuto del lume. Questa organizzazione conferisce al sistema linfatico il ruolo di rete immunitaria diffusa, capace di vigilare contemporaneamente in più distretti del corpo.
Dinamica del flusso linfatico e relazione con il movimento
Dal punto di vista microscopico, il sistema rivela un livello di raffinatezza sorprendente. I capillari linfatici non possiedono una membrana basale continua, il che li rende capaci di inglobare non solo liquidi, ma anche macromolecole e cellule immunitarie. I linfangioni, delimitati da due valvole consecutive, si comportano come camere contrattile autonome, in grado di generare una spinta ritmica modulata da stimoli meccanici, chimici e neurovegetativi. L’insieme di migliaia di questi segmenti diffusi crea una pompa intrinseca globale, che si combina con le forze estrinseche generate dal movimento muscolare, dalla respirazione, dalle variazioni di pressione addominale e dai microspostamenti delle fasce connettivali.
La linfa stessa è un fluido complesso: contiene acqua, elettroliti, proteine plasmatiche, lipidi e un elevato numero di linfociti. Nel tratto intestinale, dopo i pasti, si arricchisce di chilomicroni lipidici, assumendo l’aspetto lattescente del chilo. In totale, ogni giorno fluiscono nel corpo circa due-quattro litri di linfa, una quantità modesta rispetto al volume ematico ma sufficiente a dimostrare la sua rilevanza nel mantenimento dell’equilibrio idrico, proteico e metabolico.
La biomeccanica del sistema linfatico mette in luce il suo legame con il movimento: le contrazioni autonome dei linfangioni da sole non sarebbero sufficienti senza la sinergia di muscoli scheletrici, diaframma e fasce. Ogni passo, ogni respiro, ogni variazione posturale diventa così un impulso al flusso linfatico. La respirazione diaframmatica in particolare amplifica i gradienti pressori toraco-addominali, facilitando il richiamo della linfa nel dotto toracico. La fascia, con i suoi microspostamenti elastici, agisce come una rete di micromassaggi diffusi che accompagnano il fluire della linfa. Persino la gravità condiziona questo sistema: la stazione eretta prolungata favorisce il ristagno negli arti inferiori, mentre la semplice camminata lo contrasta.
Disfunzioni linfatiche e trattamento
Sul piano clinico, la disfunzione linfatica si manifesta soprattutto nel linfedema, un quadro di ristagno cronico dovuto a malformazioni congenite o a lesioni acquisite dei collettori linfatici. Il risultato è l’accumulo di liquidi e proteine nello spazio interstiziale, con gonfiore, dolore, riduzione della mobilità e rischio di complicanze infettive. Le terapie sfruttano proprio i principi biomeccanici del sistema: drenaggio linfatico manuale, bendaggi elastocompressivi, esercizi respiratori e attività fisica mirata costituiscono il cuore del trattamento riabilitativo.
Il sistema glinfatico e la membrana SLYM
Negli ultimi anni, grazie a nuove tecniche di ricerca e di imaging, è stato descritto un sistema di drenaggio cerebrale che fino a poco tempo fa non era conosciuto. Questo sistema prende il nome di glinfatico, perché unisce il ruolo delle cellule della glia (in particolare gli astrociti) con le funzioni tipiche del sistema linfatico.
Circolazione del liquido cerebrospinale e spazi di Virchow–Robin
Il liquido cerebrospinale (CSF) non circola solo attorno al cervello e al midollo spinale, ma penetra all’interno degli spazi che accompagnano i vasi arteriosi cerebrali. Questi spazi, noti come spazi di Virchow–Robin, rappresentano le “porte d’ingresso” attraverso cui il CSF entra in contatto con il liquido interstiziale del parenchima cerebrale.
Il passaggio è reso possibile da speciali canali proteici, le acquaporine-4 (AQP4), localizzate nei piedi astrocitari che circondano i vasi. Grazie a questo sistema, avviene uno scambio continuo: i nutrienti e l’ossigeno vengono portati alle cellule nervose, mentre i prodotti di scarto, come il beta-amiloide e la proteina tau, vengono rimossi e convogliati lungo i vasi venosi, fino a raggiungere i linfonodi cervicali.
Attività del sistema glinfatico durante il sonno
Il sistema glinfatico è particolarmente attivo durante il sonno. In queste condizioni il cervello riduce la propria attività elettrica e aumenta lo spazio extracellulare, permettendo al CSF di penetrare meglio nei tessuti e di eliminare in modo più efficiente i metaboliti accumulati durante la veglia. Questo spiega perché il sonno non è solo un momento di recupero energetico, ma anche un processo di “pulizia” fondamentale per la salute cerebrale. Al contrario, con l’invecchiamento o in presenza di malattie vascolari, l’efficienza del sistema glinfatico si riduce. Anche in patologie neurodegenerative come l’Alzheimer, la clearance dei prodotti di scarto è compromessa, e questo contribuisce al loro accumulo nel tessuto nervoso.
Vasi linfatici meningei
Parallelamente, negli ultimi anni sono stati scoperti veri e propri vasi linfatici meningei all’interno della dura madre. Questi collegano lo spazio cerebrale ai linfonodi cervicali profondi, costituendo un ulteriore canale di drenaggio e un ponte diretto con il sistema immunitario. Questo dimostra che il cervello non è isolato, come si pensava in passato, ma costantemente in comunicazione con i meccanismi di difesa del corpo.
La membrana SLYM
Una scoperta ancora più recente riguarda la SLYM (Subarachnoid Lymphatic-like Membrane), una sottilissima membrana che si trova nello spazio subaracnoideo.
La SLYM divide questo spazio in due compartimenti: uno più superficiale, a diretto contatto con il CSF che scorre attorno al cervello, e uno più profondo, vicino alla pia madre e quindi al tessuto nervoso. Questa membrana funziona come una barriera semipermeabile: lascia passare solo molecole di piccole dimensioni, mentre limita il passaggio di quelle più grandi.
Inoltre, ospita cellule immunitarie che agiscono da sentinelle, monitorando costantemente l’ambiente circostante. La posizione della SLYM, a ridosso dei seni venosi meningei, le consente anche di regolare gli scambi di soluti con il sangue. In sintesi, la SLYM rappresenta un nuovo livello di organizzazione anatomica e funzionale, capace di controllare i flussi del CSF e di rafforzare la sorveglianza immunitaria del sistema nervoso centrale.
Perché il glinfatico e la SLYM sono importanti
Il glinfatico assicura al cervello un meccanismo di autopulizia, indispensabile per eliminare i rifiuti metabolici che, se accumulati, potrebbero diventare tossici per i neuroni. È particolarmente attivo durante il sonno, sottolineando il ruolo del riposo notturno non solo per il recupero energetico ma anche per la manutenzione dei tessuti cerebrali.
I vasi linfatici meningei dimostrano che il cervello non è affatto un organo “immune-privilegiato” e isolato, come si pensava un tempo, ma dialoga continuamente con il sistema immunitario periferico.
La SLYM, infine, aggiunge un tassello nuovo e inatteso: una barriera che separa e organizza i compartimenti del liquido cerebrospinale, controllando gli scambi e garantendo che la circolazione dei fluidi cerebrali sia regolata e sicura.
Implicazioni cliniche e patologiche
Le implicazioni cliniche di queste scoperte sono profonde. Se il sistema glinfatico funziona male, il cervello diventa meno capace di eliminare proteine tossiche come il beta-amiloide o la tau, facilitandone l’accumulo e contribuendo a malattie neurodegenerative come l’Alzheimer. Anche condizioni come il trauma cranico, l’ictus, i disturbi del sonno e il processo di invecchiamento possono ridurre l’efficienza di questi meccanismi di drenaggio, aumentando la vulnerabilità del tessuto nervoso.
La scoperta della SLYM apre nuove strade di ricerca: questa membrana potrebbe spiegare perché alcune aree del cervello sono più vulnerabili a processi infiammatori o infettivi, come nelle meningiti o nelle emorragie subaracnoidee, e potrebbe diventare un nuovo target terapeutico.
In prospettiva, migliorare la qualità del sonno, proteggere la salute vascolare e studiare farmaci o tecniche che potenzino la funzione del glinfatico e della SLYM potrebbe diventare una strategia di prevenzione e cura per molte patologie neurologiche. Queste scoperte ci ricordano che il cervello non è un organo statico e isolato, ma un sistema dinamico, che vive di continui scambi con l’ambiente interno e che utilizza vie di drenaggio sofisticate per mantenere il proprio equilibrio.
Il sistema linfatico e lo sport

Nell’ambito dello sport e del recupero muscolare, la circolazione linfatica assume un ruolo cruciale e spesso sottovalutato. Ogni esercizio, infatti, non solo sollecita il sistema muscolare e cardiovascolare, ma imprime anche un impulso diretto al movimento della linfa, che diventa così parte integrante del processo di recupero fisiologico.
Funzione della linfa nel recupero metabolico
Dopo un’attività intensa, la linfa agisce come un sistema di drenaggio metabolico, favorendo la rimozione di cataboliti (tra cui l’acido lattico e altre sostanze derivate dal metabolismo anaerobico), di molecole infiammatorie e di microparticelle cellulari generate dallo stress meccanico e biochimico sull’apparato locomotore. In questo modo, accelera il ritorno all’omeostasi tissutale e prepara il corpo a una nuova fase di attività.
Differenze tra esercizio aerobico e anaerobico
La risposta linfatica varia in funzione della tipologia di esercizio, e proprio qui la distinzione tra allenamento aerobico e allenamento anaerobico diventa fondamentale.
L’esercizio aerobico, come la corsa lenta, il nuoto a ritmo regolare, la bicicletta su lunga distanza o persino una camminata veloce, genera un’attivazione costante e ritmica della pompa muscolare e della respirazione diaframmatica. Questi due meccanismi, sinergici tra loro, determinano un aumento continuo del flusso linfatico. Il movimento ciclico degli arti comprime i collettori linfatici e i linfonodi interposti, mentre la ventilazione profonda amplifica i gradienti pressori toraco-addominali che richiamano la linfa nel dotto toracico. Il risultato è una stimolazione uniforme e prolungata della rete linfatica, con un effetto diretto nel migliorare il recupero muscolare, ridurre il rischio di edema periferico e potenziare la sorveglianza immunitaria. Studi recenti confermano che sessioni regolari di attività aerobica moderata aumentano la mobilità dei linfociti e delle cellule NK (natural killer), migliorando la capacità dell’organismo di rispondere a infezioni e microlesioni.
Diversa è la dinamica durante gli esercizi anaerobici di forza e resistenza, come il sollevamento pesi, gli scatti brevi e intensi, l’allenamento intervallato ad alta intensità (HIIT) o le prove di potenza esplosiva. In questi casi, le contrazioni muscolari sono isometriche o intermittenti, e quindi la stimolazione linfatica è più discontinua. La pressione elevata all’interno dei distretti muscolari può persino ostacolare temporaneamente il deflusso linfatico, determinando una condizione di ristagno locale. Tuttavia, al termine dell’esercizio, l’attivazione ritmica della muscolatura durante il recupero e le variazioni pressorie legate alla respirazione favoriscono un effetto di “risucchio”, con un incremento della velocità del flusso linfatico. È proprio in questa fase che la linfa contribuisce a rimuovere i metaboliti acidi accumulati e a modulare la risposta infiammatoria microlesionale tipica del lavoro di potenza.
L’allenamento di resistenza anaerobica, come nelle serie prolungate con carichi medio-alti o nelle discipline che richiedono sforzi intensi mantenuti (ad esempio canottaggio o ciclismo in salita), combina i due effetti: da un lato il reclutamento muscolare massivo aumenta la produzione di metaboliti, dall’altro la ripetizione ciclica del gesto fornisce stimoli intermittenti alla progressione linfatica. In questi contesti, la linfa si dimostra un sistema di compensazione che riduce il rischio di edema intramuscolare e sostiene il processo di adattamento fisiologico.
Intensità dell’esercizio e funzione linfatica
Va sottolineato che il rapporto tra intensità dell’esercizio e funzione linfatica non è lineare. L’attività fisica moderata e costante migliora l’efficienza linfatica e rafforza la competenza immunitaria, mentre sforzi intensi, soprattutto se ripetuti senza adeguati tempi di recupero, possono aprire “finestre di vulnerabilità immunitaria”, durante le quali il sistema linfatico non riesce a mantenere la stessa efficacia nella sorveglianza antigenica. Questo spiega perché atleti sottoposti a carichi eccessivi possano andare incontro a un aumentato rischio di infezioni respiratorie o sistemiche subito dopo periodi di allenamento particolarmente gravosi.
Ruolo centrale della linfa nella fisiologia sportiva
La circolazione linfatica nello sport agisce come un ponte invisibile tra muscolo, respiro e immunità. Nelle attività aerobiche, essa scorre in modo fluido e continuo, supportando la resistenza e la salute globale. Negli esercizi anaerobici di forza e potenza, affronta momenti di rallentamento seguiti da accelerazioni intense nel recupero, contribuendo a smaltire metaboliti e a regolare la risposta infiammatoria. In entrambi i casi, la linfa si rivela un fattore determinante di recupero, e il suo legame con il movimento dimostra come la fisiologia sportiva non possa essere compresa appieno senza riconoscere la centralità di questa circolazione silenziosa ma vitale.
Il sistema linfatico non è una rete secondaria né marginale, ma una circolazione invisibile e vitale, che integra drenaggio, movimento e immunità. Esso rappresenta la corrente silenziosa del corpo, sempre attiva ma raramente percepita, che garantisce l’equilibrio interno e accompagna ogni gesto, ogni respiro, ogni adattamento fisiologico. Muoversi significa attivare la linfa, e la linfa, a sua volta, significa mantenere viva la salute e la capacità di difesa dell’organismo.














