Prima di trattare l’ernia del disco è molto importante conoscere l’anatomia di questo distretto.
Innanzitutto, la colonna vertebrale umana è composta da 33-34 vertebre ed è suddivisa in 5 regioni distinte. Sono presenti 7 vertebre cervicali, 12 toraciche, 5 lombari, 5 sacrali e 4-5 coccigee. Fra ogni vertebra è interposto un disco intervertebrale (Chiamato anche anulus fibroso), ciascuno costituito principalmente da lamelle concentriche di fibre collagene. E’ un vero e proprio ammortizzatore naturale, interposto tra una vertebra e l’altra con lo scopo di attenuare le pressioni sviluppate durante i movimenti.
Questo cuscinetto conferisce alle vertebre sovrapposte una certa motilità per cui la colonna può, entro un certo range, curvarsi ed eseguire modici movimenti di rotazione. In ciascun disco vi è interposto il nucleo polposo costituito da acqua e proteoglicani. Questa ha lo scopo di rispondere alle sollecitazioni delle forze esercitate sulla colonna e di distribuirle in maniera uniforme all’anulus.
Ernia del disco. Definizione
L’ernia del disco è la fuoriuscita del nucleo polposo attraverso una breccia dell’anulus fibroso, posteriormente nello spazio intersomatico. Il processo può avere luogo in tempi brevi oppure svilupparsi nel corso degli anni come parte di un processo degenerativo articolare. In base a ciò, distinguiamo inoltre:
- Ernia del disco “molle”: è più frequente nel rachide lombare in quanto corrisponde all’ernia del nucleo polposo.
- Ernia del disco “dura”: rappresenta l’esito evolutivo di una discopatia degenerativa associata a spondilosi.
Le più frequenti sindromi dolorose a carico del rachide, come cervicalgia e lombalgia, possono essere causate da alterazioni discali o originare da patologie di altra natura come, ad esempio, vizi posturali o contratture muscolari.
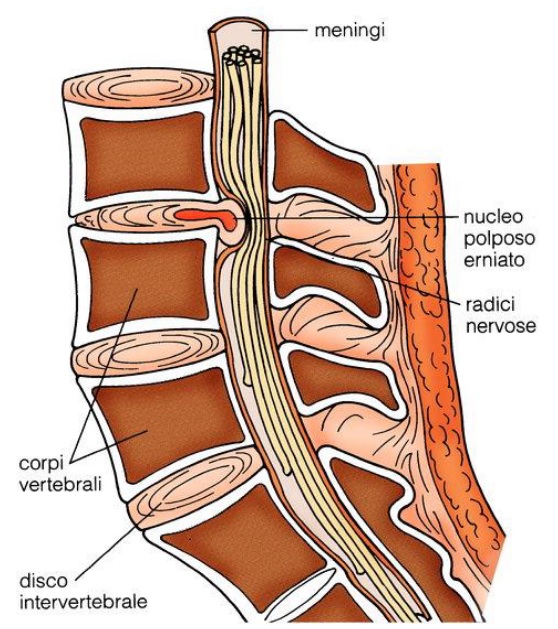
Ernia del disco. Anatomia patologica
La discopatia può essere cervicale (manifestando dolore negli arti superiori) oppure lombare (manifestando dolore negli arti inferiori). Le sedi più colpite in assoluto, per l’ernia del disco sono i segmenti caudali del tratto lombare, per effetto delle sollecitazioni che si concentrano al passaggio tra la colonna vertebrale e il bacino. Più del 90 % delle ernie discali lombari si localizza in sede L4-L5 e L5-S1.
La frequenza diminuisce procedendo in senso craniale. L’ernia del disco può andare incontro a un processo di migrazione rispetto alla sede di origine, avendo così una distinzione in tre tipi morfologici:
- Ernia contenuta: quando si trova al di sotto del legamento longitudinale posteriore.
- Ernia espulsa: quando supera il legamento longitudinale posteriore senza allontanarsi dal suo punto di origine.
- Ernia migrata: quando il materiale nucleare si porta in una sede più craniale o caudale rispetto al livello di origine. Quindi migra verso l’alto o verso il basso.
Un ulteriore classificazione fa riferimento alla sede di emergenza rispetto al corpo vertebrale, distinguendo:
- Ernia mediana: con fuoriuscita del frammento discale sulla linea mediana.
- Ernia paramediana o postero-laterale: con origine centrale, ma con sviluppo prevalente da un lato.
- Ernia intraforaminale: si sviluppa nel forame di coniugazione.
- Ernia extraforaminale: in sede anteriore rispetto al forame di coniugazione (rara).
Dal punto di vista anatomo-patologico l’ernia del disco deve essere distinta dalla protrusione discale, in cui non vi è discontinuità ma solo sfiancamento dell’anulus fibroso.
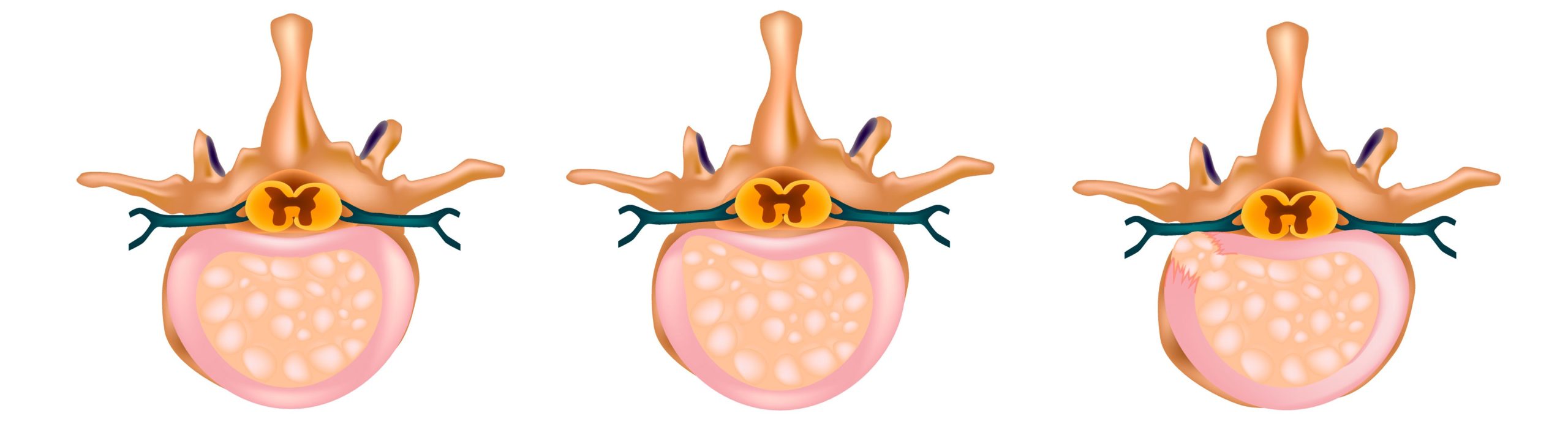
Eziologia
L’ernia del disco si manifesta o nel contesto di una discopatia o per cedimento strutturale a seguito di uno sforzo acuto. I cedimenti discali accadono nel passaggio fra distretti vertebrali di diversa motilità: L4-L5, L5-S1 e C5-C6 e C6-C7.
Epidemiologia
L’ernia discale può coinvolgere ogni porzione del rachide ma ha frequenza prevalente in regione lombare/lombosacrale e cervicale, quelle dorsali sono molto più rare. La frequenza maggiore di tale patologia in sede lombare e cervicale rende ragione della notevole mobilità dei segmenti che pertanto sono sottoposti a maggiore stress meccanico. La patologia si verifica maggiormente durante la terza o quarta decade di età (30-50 anni), ossia quando il nucleo polposo è ancora una sostanza di natura gelatinosa.
Con l’avanzare dell’età il nucleo polposo tende ad “asciugarsi” e quindi riducendo il rischio di ernie. Tra i fattori di rischio, si annoverano le attività lavorative o sportive che comportano ripetute sollecitazione del rachide, come il sollevamento pesi. Tendenzialmente i maschi hanno una incidenza leggermente superiore rispetto alle femmine. Circa il 60% e l’80% delle persone sperimentano mal di schiena durante la vita.
Quadro clinico
Il dolore è il sintomo fondamentale ed interessa il rachide e l’arto inferiore o superiore lungo la distribuzione dermatomerica di una radice spinale (sciatalgia, cruralgia, brachialgia). Schematicamente si distinguono nell’iter diagnostico i segni anamnestici, vertebrali, liquorali e radicolari.
| SEDE | RADICE | DOLORE/PARESTESIA | DEFICIT MOTORIO | RIFLESSO O.T. |
| C5-C6 | C6 | Parte laterale braccio, avambraccio e pollice | Bicipite-Estensori del polso |
Stiloradiale |
| C6-C7 | C7 | Braccio, avambraccio posteriore, dorso mano |
Estensori dita-tricipite | Tricipitale |
| C7-T1 | T1 | Braccio, avambraccio medialmente | Flessori delle dita | Nessun ROT |
| L3-L4 | L4 | Coscia laterale, gamba mediale | Quadricipite | Patellare |
| L4-L5 | L5 | Gamba laterale, dorso alluce | EPA-ECD | Nessun ROT |
| L5-S1 | S1 | Gamba posteriore -5° raggio piede | Tricipite | Achilleo-Medio plantare |
C5-C6 interessa la radice C6 causando dolore e parestesie alla parte laterale del braccio, avambraccio e pollice, con ipostenia del riflesso bicipitale e deficit del bicipite e degli estensori del polso.
C6-C7 comprime la radice C7 dando dolore e ipoestesie alla faccia posteriore del braccio, dell’avambraccio e dorso della mano, con ipostenia del riflesso tricipitale.
C7-T1 comprime la radice T1 con territorio corrispondente delle parestesie alla faccia mediale del braccio e del’avambraccio, con deficit della flessione delle dita senza un ROT caratteristico.
L3-L4 che comprime la radice L4 causa un deficit del quadricipite, l’ipovalidità del riflesso patellare e ipoestesie alla faccia anteriore della coscia e mediale della gamba.
L4-L5 che comprime la radice L5 causa un deficit dell’estensore proprio dell’alluce (EPA) dell’estensore comune delle dita (ECD), lipoestesia alla gamba lateralmente e al dorso dell’alluce, senza un riflesso corrispondente.
L5-S1 che comprime la radice S1 causa un deficit del tricipite, un’ipoestesia alla faccia posteriore della natica, coscia e gamba sino alla regione plantare in corrispondenza del 5° raggio, con ipostenia del riflesso Achilleo e Medio-Plantare.
Esame obiettivo
L’esame obiettivo permette di rilevare la rigidità del rachide lombare con contratture dei muscoli paravertebrali. In fase acuta il paziente tende ad assumere posture antalgiche, come una deviazione scoliotica della colonna ed un atteggiamento di flessione degli arti inferiori. Esistono diverse manovre che permettono lo stiramento delle radici nervose, fra quelle più conosciute troviamo:
- Manovra di Lasègue: Con questo test nello specifico si valuta l’irritazione delle radici nervose in L4-L5-S1 e dunque del nervo sciatico. Il test viene eseguito a paziente supino, sollevando il piede dal piano di appoggio al fine di ottenere una risposta dolorosa. Una volta ottenuta tale risposta, si induce una lieve flessione del ginocchio.
- Manovra di Wassermann (chiamato anche segno di lasègue inverso o femoral stretch test): si esegue a paziente prono, l’anca viene estesa mantenendo il ginocchio flesso. Questa è utilizzata per verificare la presenza di irritazione delle radici del nervo crurale e del nervo femorale.
Diagnostica per immagini
L’identificazione di un’ernia del disco si basa sull’impiego della Radiografia, TC e RM. La radiografia viene utilizzata per escludere la presenza di altre patologie. Inoltre, lo studio radiografico è utilizzato per valutare l’atteggiamento posturale della colonna lombare e identificare alterazioni di natura scheletrica. La TC ad alta risoluzione consente uno studio accurato del disco, delle radici nervose, del grasso epidurale e dei legamenti gialli. Mentre la RM è un esame più completo, in quanto permette di fornire un’ampia visione panoramica del tratto lombare, migliore definizione delle alterazioni degenerative dei dischi. Il limite della TC e della RM è che vengono eseguite entrambe a paziente supino, fuori carico. Infine, può anche essere impiegata la Mieloradicolografia ma solo in casi eccezionali.
Ernia del disco. Trattamento conservativo e chirurgico
Il trattamento conservativo si avvale di farmaci antinfiammatori come il cortisone, che ha un effetto rapido e potente. Associati a questi farmaci si possono utilizzare anche gli antidolorifici per alleviare il dolore. Inoltre, possono essere associati i tutori ortopedici (collari o corsetti). Dopo un periodo di riposo funzionale nella fase post-acuta si può iniziare la terapia fisica. La mancata risposta al trattamento conservativo, porta al trattamento chirurgico che consiste nell’asportazione dell’ernia e del materiale nucleare residuo. L’intervento può essere eseguito con diverse tecniche, le più utilizzate sono:
- Discectomia standard: È un intervento classico in cui il canale vertebrale è esposto per via posteriore. Viene eseguito a “cielo aperto”, in quanto è necessario ricorrere ad ampie incisioni per le manovre di rimozione e/o sostituzione del disco vertebrale patologico, nonché tempi di esecuzione e recupero post-operatorio maggiori.
- Microdisectomia: È un intervento che permette, grazie all’ausilio di un microscopio operatorio, di ridurre l’impatto sulle strutture ossee, muscolari e dell’anello fibroso che fa da impalcatura al disco intervertebrale. È quindi una tecnica meno invasiva rispetto ad alternative chirurgiche di riferimento come la discectomia standard, percutanea ed endoscopia.
- Artrodesi intersomatica: È una pratica operatoria cui si ricorre anche nel trattare le recidive multiple della stenosi (restringimento) del canale radicolare, delle ernie discali. Si procede dopo aver praticato un’incisione allo spazio in cui operare, si introducono e posizionano elementi realizzati con materiali di ultima generazione (come, ad esempio, titanio o carbonio), ancorandoli alla colonna vertebrale per ripristinare la distanza tra i dischi vertebrali.
Bibliografia:
- Patologie dell’apparato locomotore, manuale di ortopedia e traumatologia (Di Luigi Molfetta, Francesco Molfetta).















